先睹为快:2016中国最新分娩镇痛专家共识发布!
为降低产妇的分娩疼痛,提高分娩质量,在确保母婴安全、提高医疗服务质量的前提下,实施分娩镇痛的临床规范化操作及管理,中华医学会麻醉学分会产科学组制订了《分娩镇痛专家共识(2016版)》,以指导临床应用。
一、分娩镇痛原则分娩镇痛遵循自愿、安全的原则,以达到最大程度地降低产妇产痛,最小程度地影响母婴结局为目的。分娩镇痛首选椎管内分娩镇痛(包括连续硬膜外镇痛和腰-硬联合镇痛)。当产妇存在椎管内镇痛禁忌证时,在产妇强烈要求实施分娩镇痛情况下,根据医院条件可酌情选择静脉分娩镇痛方法,但必须加强监测和管理,以防危险情况发生。本共识主要针对椎管内分娩镇痛。二、分娩镇痛前产妇的评估分娩镇痛前对产妇系统的评估是保证镇痛安全及顺利实施的基础。评估内容包括:病史、体格检查、相关实验室检查等。1.病史:产妇的现病史,既往史,麻醉手术史,药物过敏史,是否服用抗凝药物,合并症,并存症等。2.体格检查:基本生命体征,全身情况,是否存在困难气道,脊椎间隙异常,穿刺部位感染灶或占位性病变等禁忌证。3.相关实验室检查:常规检查血常规、凝血功能;存在合并症或异常情况者,进行相应的特殊实验室检查。三、分娩镇痛适应证1.产妇自愿。2.经产科医师评估,可进行阴道分娩试产者(包括瘢痕子宫、妊娠期高血压及子痫前期等)。四、分娩镇痛禁忌证1.产妇拒绝。2.经产科医师评估不能进行阴道分娩者。3.椎管内阻滞禁忌:如颅内高压、凝血功能异常、穿刺部位及全身性感染等,以及影响穿刺操作等情况。五、分娩镇痛前准备1.设备及物品要求(1)麻醉机;(2)多功能心电监护仪;(3)气道管理用品,包括喉镜、气管导管、口咽通气管、喉罩、困难气道器具等;(4)吸痰器、吸痰管、负压吸引器;(5)供氧设备,包括中心供氧、氧气瓶、面罩;(6)椎管内镇痛穿刺包、镇痛泵;(7)胎心监护仪、新生儿抢救复苏设备;(8)加压加热输血设备、加热毯;(9)抢救车,包括抢救物品及药品。2.药品要求局麻药(利多卡因、罗哌卡因、布比卡因、氯普鲁卡因等),阿片类药物(芬太尼、舒芬太尼等),配置药品的生理盐水,急救类药品(肾上腺素、脂肪乳剂等),消毒液,抢救设备及麻醉药品由专人负责维护补充、定期检查并做登记。3.场地要求
椎管内分娩镇痛的操作要求在无菌消毒房间实施,严格按照椎管内麻醉穿刺要求规范操作,避免发生感染。
4.产妇准备(1)产妇进入产房后避免摄入固体食物,可饮用高能量无渣饮料;(2)签署分娩镇痛同意书(产妇本人或委托人);(3)开放静脉通路。六、分娩镇痛开始时机目前,已有大量临床研究及荟萃分析表明,潜伏期开始椎管内镇痛并不增加剖宫产率,也不延长第一产程。因此,不再以产妇宫口大小作为分娩镇痛开始的时机,产妇进入产房后只要有镇痛需求即可实施。七、分娩镇痛流程
为完善实施分娩镇痛可参考下列步骤(图1)。
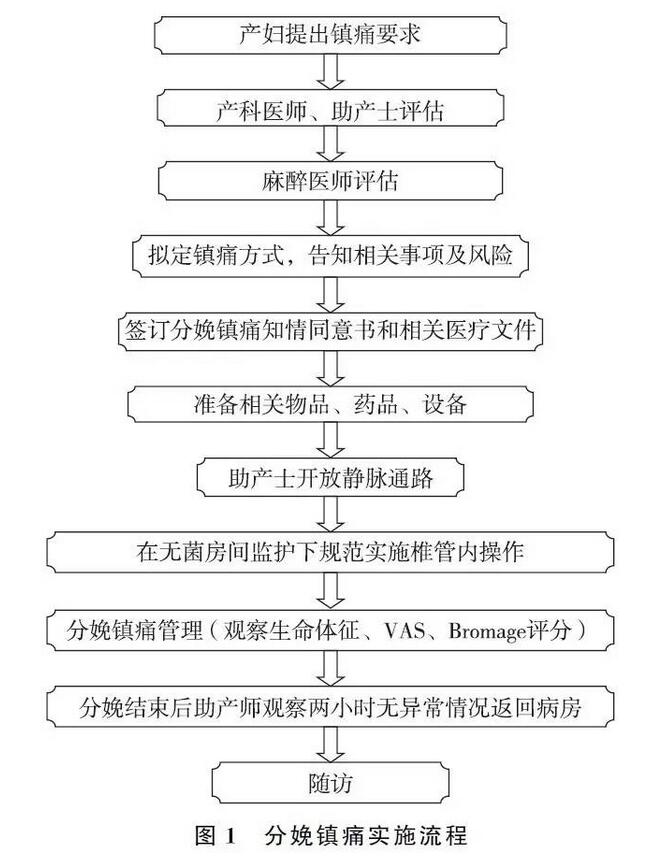 八、分娩镇痛实施方法1.连续硬膜外镇痛硬膜外分娩镇痛效果确切、对母婴影响小、产妇清醒能主动配合,是目前应用最为广泛的分娩镇痛方法之一,并且当分娩过程中发生异常情况需实施紧急剖宫产时,可直接用于剖宫产麻醉。1.1 操作方法:(1)穿刺过程中监测产妇的生命体征;(2)选择L2-3或L3-4间隙,严格按椎管内穿刺操作规范进行硬膜外穿刺,向头端置入硬膜外导管;(3)经硬膜外导管注入试验剂量(含1∶20万肾上腺素的1.5%利多卡因)3ml,观察3~5min,排除导管置入血管或蛛网膜下腔;
八、分娩镇痛实施方法1.连续硬膜外镇痛硬膜外分娩镇痛效果确切、对母婴影响小、产妇清醒能主动配合,是目前应用最为广泛的分娩镇痛方法之一,并且当分娩过程中发生异常情况需实施紧急剖宫产时,可直接用于剖宫产麻醉。1.1 操作方法:(1)穿刺过程中监测产妇的生命体征;(2)选择L2-3或L3-4间隙,严格按椎管内穿刺操作规范进行硬膜外穿刺,向头端置入硬膜外导管;(3)经硬膜外导管注入试验剂量(含1∶20万肾上腺素的1.5%利多卡因)3ml,观察3~5min,排除导管置入血管或蛛网膜下腔;(4)若无异常现象,注入首剂量(表1),持续进行生命体征监测;
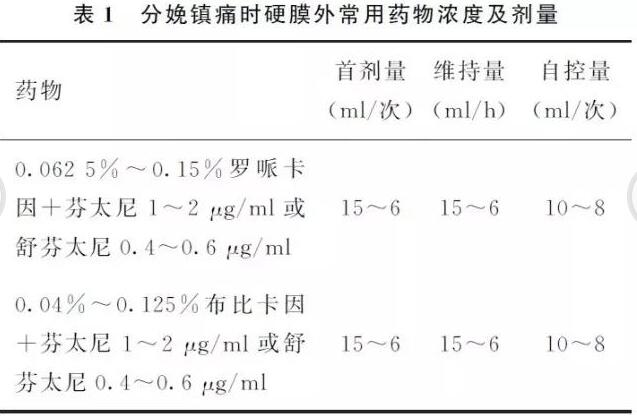
(5)测量镇痛平面(维持在T10水平),进行VAS疼痛评分和Bromage运动神经阻滞评分;(6)助产士常规观察产妇宫缩、胎心改变及产程管理;(7)镇痛维持阶段建议使用PCEA镇痛泵,根据疼痛程度调整镇痛泵的设置或调整药物的浓度;(8)观察并处理分娩镇痛过程中的异常情况,填写分娩镇痛记录单;(9)分娩结束观察2h,产妇无异常情况离开产房时,拔除硬膜外导管返回病房。1.2 常用分娩镇痛的药物浓度及剂量见表1。1.3 推荐给药方案:首剂量后,维持剂量则根据产妇疼痛情况个性化给药,浓度剂量在表1所列范围之内进行调整。PCEA每次8~10ml,锁定时间15~30min。2.腰-硬联合镇痛腰-硬联合镇痛是蛛网膜下腔镇痛与硬膜外镇痛的结合,此方法集两者之优点,起效迅速、镇痛完善。2.1 具体操作方法:(1)准备同硬膜外分娩镇痛;(2)选择L3~4 (首选)或L2~3 间隙进行硬膜外穿刺;(3)经腰穿针注入镇痛药,退出腰穿针后,向头侧置硬膜外导管;(4)在硬膜外给药之前经硬膜外导管注入试验剂量(含1∶20万肾上腺素的1.5%利多卡因)3ml,观察3~5min,排除硬膜外导管置入血管或蛛网膜下腔;(5)镇痛管理同硬膜外镇痛。2.2 推荐蛛网膜下腔注药剂量见表2。
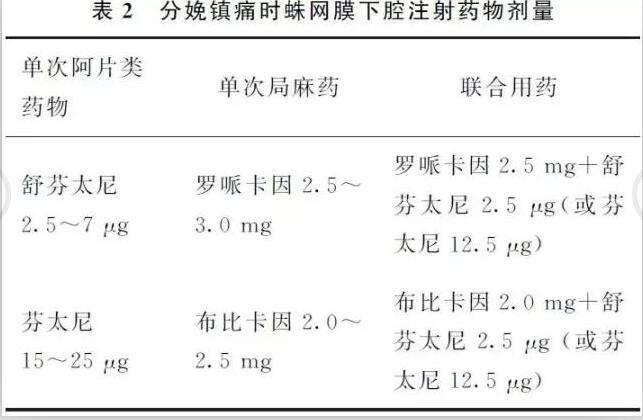
蛛网膜下腔注药30~45min后,硬膜外腔用药参照硬膜外镇痛方案(表1)。3.静脉镇痛当产妇椎管内分娩镇痛方式存在禁忌时,才选择静脉分娩镇痛,但必须根据医院救治条件选择,特别要在麻醉医师严密监测母体和胎儿的生命体征变化,以防危险情况发生。九、危急情况的处理1.分娩镇痛期间,产妇发生下列危急情况之一者,由产科医师决定是否立即启动“即刻剖宫产”流程。(1)产妇心跳骤停;(2)子宫破裂大出血;(3)严重胎儿宫内窘迫;(4)脐带脱垂;(5)羊水栓塞;(6)危及母婴生命安全等情况。2.即刻剖宫产流程:(1)由助产士发出危急信号,通知救治团队(麻醉医师、儿科医师、麻醉护师、手术室护师),同时安置产妇于左侧卧位,吸氧并转送至产房手术室。(2)麻醉医师在硬膜外导管内快速注入3%氯普鲁卡因10~15ml,快速起效后完成剖宫产手术。(3)没有放置硬膜外导管或产妇情况极为危急时,采用全麻插管,同时立即给予抗酸药,如口服枸橼酸合剂30ml,同时静脉注射胃复安10mg+雷尼替丁50mg。(4)全麻操作流程参照《产科麻醉剖宫产》全麻部分。十、分娩镇痛管理应建立相关的制度,如分娩镇痛工作制度、麻醉药品及物品管理制度、会诊制度、知情同意制度、报告制度等。加强管理和团队协作,方能确保母婴安全。建议如下:1.妇产科医师:(1)门诊期间的孕前检查、孕期产检、孕期筛查、分娩镇痛宣教;(2)入院期间对待产妇分娩方式的评估。2.麻醉医师:(1)进行分娩镇痛前的评估工作(可在麻醉门诊或产房进行);(2)向产妇及家属介绍分娩镇痛的相关知识,告知风险,签署知情同意书;(3)专人操作及管理;(4)运动神经阻滞及疼痛评分,根据产妇疼痛情况调整镇痛药的剂量及浓度;(5)分娩镇痛期间产妇发生危急情况实施剖宫产手术的麻醉;(6)参与产妇异常情况的抢救;(7)完成分娩镇痛的记录。3.麻醉科护士:(1)协助麻醉医师完成分娩镇痛的操作;(2)配置镇痛泵;(3)巡视观察产妇生命体征、母体的异常情况并及时汇报麻醉医师,协助麻醉医师进行镇痛评分等;(4)协助麻醉医师完成危急情况“即刻剖宫产手术”麻醉;(5)登记、收费;(6)镇痛药物及毒麻药物管理、登记、发放,物品、药品的补充、设备的清洁与保养;(7)分娩镇痛后对产妇的随访,了解产妇满意度及并发症等。4.助产士:(1)开放静脉输液通道;(2)调整产妇体位为侧卧或半坐位、吸氧,监测产妇生命体征、宫缩、胎心等;(3)观察产程,调整宫缩;(4)异常情况报告麻醉医师或产科医师;(5)条件容许时可增加导乐陪伴分娩。
原文见:中华医学会麻醉学分会产科学组,分娩镇痛专家共识(2016版).
临床麻醉学杂志,2016,32(8):186-188.